Az eredeti cikk a Webdoki továbbképzés c. rovatában jelent meg.
Esetismertetés
76 éves nőbeteg, anamnézisében megemlítendő 58 éves korában myoma miatti uterusz exstirpáció, gyógyszeresen kezelt hypertonia, és 2007-ben (65 éves korában) diagnosztizált oszteoporózis. Az oszteoporózisra biszfoszfonátot (Fosamaxot) kapott, – 2010-ben a kontroll ODM oszteopenia tartományban levő értékei miatt a gyógyszert leállították – s az óta antiporotikumot nem szedett.
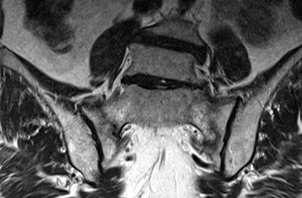
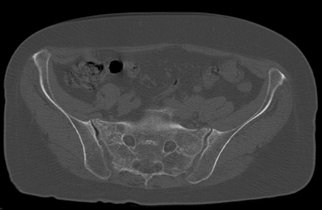
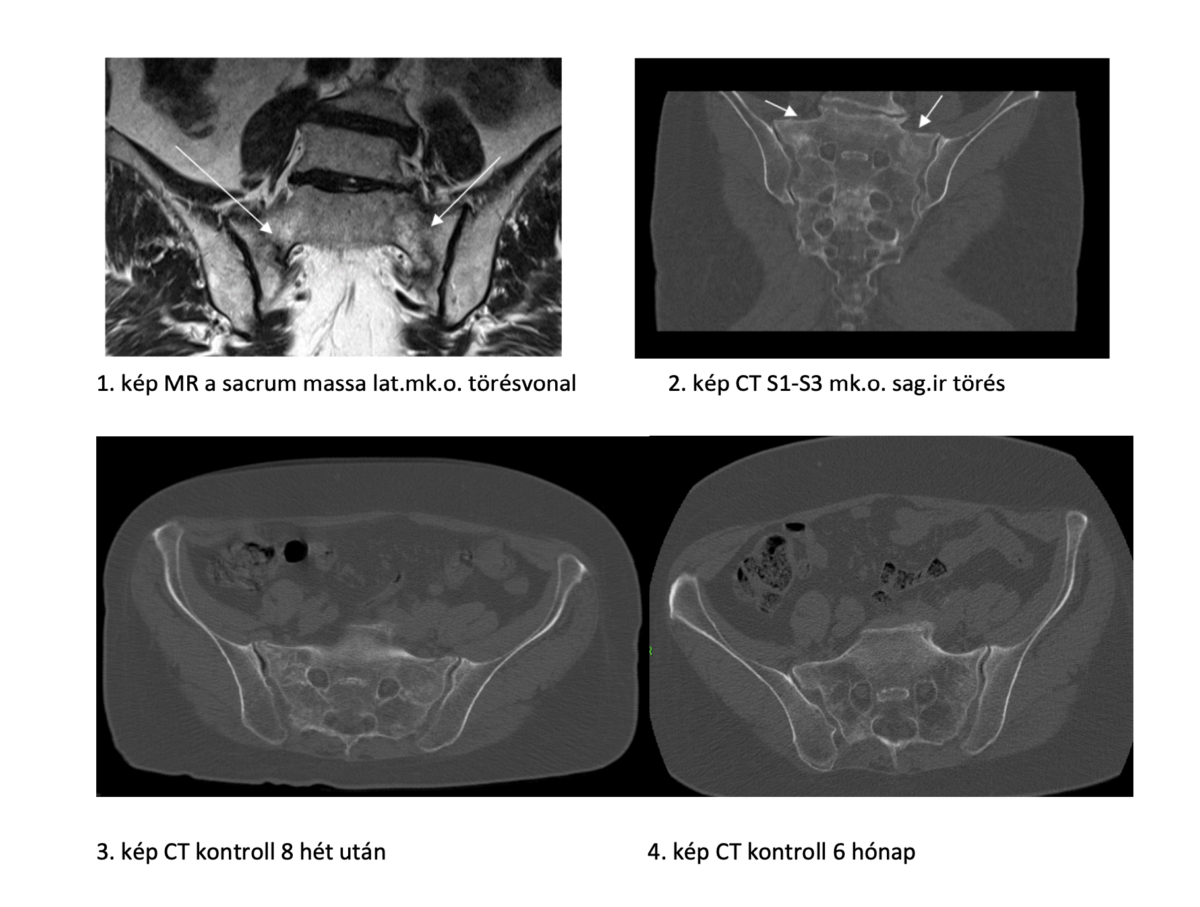
2019. júliusban hosszas hajolgatás után kezdődött igen intenzív derék – és keresztcsonttáji fájdalma, mely mindkét alsó végtagba sugárzott. Augusztusban jelentkezett ambulanciánkon, a járásképtelenség miatt kerekesszékkel érkezett. Esés nem volt, sérülés nem érte. Fizikális státuszából kiemelendő a keresztcsonti régió igen erős fájdalma már enyhe palpációra, és az SI tesztek pozitivitása. Alsó végtagi neurológiai deficittünet nem volt, csípőízületek mozgása végponton kötött. Kétirányú lumbosacralis analóg röntgenen súlyos degeneratív eltérések észlelhetők, és a készült lumbalis gerinc MR-en a sacrum mindkét massa lateralisán kiterjedt csontvelő ödéma (1. kép) jelezte a sacrum insuffitientia törését, melyet a másnap elkészített medence CT (2.kép) vizsgálat alátámasztott.
Malignus folyamatot kizártuk, a DEXA vizsgálat eredménye: az A-P gerincen mért T-score érték – 3,0 a bal femuron -1,4 a FRAX 10 éven belüli csonttörési kockázat 14 %, a combnyaktörés kockázata 3,6% volt. A szérum D3 vitamin szint a normálisnál alacsonyabb (67,4 nmol/L), a csontanyagcsere egyéb paraméterei és a vesefunkció normális tartományban voltak. A fájdalomcsillapítás mellett antiporotikus kezelésként az anabolikus készítményt – napi 20 microgramm Teriparatidot – kezdtünk a csontképződés stimulálására, napi 1200 mg kalcium és 2000 NE D3 vitamin bevitele mellett. A mobilizálást és terhelést fokozatosan indítottuk a beteg fájdalmától függően segédeszközzel, (járókeret, támbot) majd segédeszköz nélkül. A radiológiai elváltozást kezdetkor, első hónapban, második, negyedik és hatodik hónapban követtük CT vizsgálattal a csontosodás megítélésére.
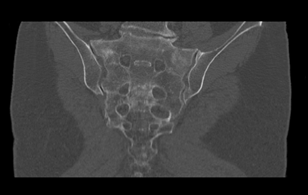
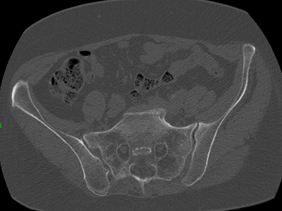
A Teriparatid adását követő első hónap végén a fájdalomcsillapító, 25 mikrogramm-os Fentanyl tapaszra már nem volt szükség, három hónap után az egy támbotot is csak hosszabb útra vette igénybe. A kontroll CT felvételen, nyolcadik héten a csontosodás jelei láthatók a massa laterálison mindkét oldalon, (3. kép) a hatodik hónapban a sacrum törés nyomai már alig észrevehetők a CT felvételen. (4. kép). A páciens a törés előtti mobilitását visszanyerte, fájdalomcsillapítóra továbbra sem szorult.
Megbeszélés
A SIF diagnosztizálása gyakori a kórkép első leírása óta (1982. Louri). Idős oszteoporotikus betegeknél alakul ki már igen kis trauma, (botlás, ismételt hajolgatás stb.) de legtöbbször trauma nélkül is, a csökkent ásványi anyag tartalmú csontban. A megnövekedett idősödő népességgel összhangban az esetszám egyre emelkedik. A SIF okozta fájdalom jelentős immobilitással jár, s ha időben nem kerül diagnosztizálásra és megfelelő terápiás beavatkozásra, komoly komplikációkat okozhat magas mortalitási rátával, elsősorban azoknál az idős betegeknél, akiknél egyéb társbetegségek is súlyosbítják az állapotot. A leggyakoribb oszteoporotikus frakturákkal kapcsolatba hozható mortalitást számos evidencián alapuló tudományos felmérés támasztja alá, főként a csípő és vertebrális törések esetében. Ugyanakkor az értekezések nem foglalkoztak a sacrum stressztörés mortalitási rátájával. Egy dél-koreai tanulmány azonban rávilágít, hogy SIF esetében ugyanolyan magas a mortalitási ráta, mint csípő törés esetében és magasabb, mint a vertebrális frakturában. Az idős egyéneknél a sacrum stressztörése elhúzódó gyógyulást eredményezhet a károsodott csontminőség miatt, ami hosszantartó fájdalmat és elnyúlt immobilizációs időt eredményez, a hosszas ágyban töltött idő pedig megnöveli a komplikációk kockázatát, nagyobb morbiditással és mortalitással jár. A SIF esetében nagyon fontos a betegség időbeni felismerése, az adekvát fájdalomcsillapítás és csontformációt stimuláló anabolikus kezelés – különösen, ha az előírt szakmai és jogszabályi feltételeknek a készítmény felírhatósága megfelel. Ismert a TPTD jelentős szerepe az oszteoporózis kezelésében, de több tanulmány és metaanalízis igazolta, hogy a TPDT-al kezelt SIF – es betegeknél kevesebb fájdalomcsillapítóra volt szükség, lerövidül az erős fájdalomcsillapítók szedésének periódusa, hamarabb indul a callus képződés és csontosodás, s a beteg rövidebb időn belül mobilizálható.
Korábbi saját SIF-es esettanulmányainkban az átlagos gyógyulási idő – mely megfigyeléseinkben egyezett az irodalomban közöltekkel – három hónaptól 10 hónapig tartott. A közleményünkben megfigyelt pácienseink a felírhatósági jogszabályi korlátozások miatt nem kaphattak TPTD-t. A nagy szórás a gyógyulási időt illetően függ a beteg általános állapotától, társbetegségeitől a SIF törési mintázatától. A bilaterális és H- mintázatú esetekben lényegesen elhúzódóbb a gyógyulási felépülési időszak, mint az unilaterális töréstípusban.
A bemutatott esetünkben H törés mintázat ellenére lényegesen hamarabb csökkent a fájdalom a TPTD adását követően, egy hónap után elhagyható volt a fájdalomcsillapító, 10 hét után beindult a callus képződés, és a hatodik hónapban a kontroll CT felvételen a törés nyomai alig követhetők. A mobilizálása is a fentieknek megfelelően az átlagosnál hamarabb történt, és a hatodik hónapban már segédeszköz nélkül közlekedett.
Dr. Ferenc Mária
2022. 01. 15.
Felhasznált irodalom:
- Ferenc M, Puhl M, Varga Péter P, A keresztcsont spontán törése. Ideggyógyászati Szemle.2013; 66.évfolyam 7-8.szám
- Jae-Woo – Choon-Ki Lee, Bong-Bsoon Chang, Hyoungmin Kim Min Park,Hui Jong Lee
Mortality following benign sacral insufficiency fracture and associated risk factors Arch Osteoporosis – 2017 Nov. 9;12
- Il Yoo, Yong-Chan Ha et al. Teriparatid Treatment in Elderly Patients with Sacral Insufficiency Fracture ; J Clin. Endocrinol. Metab. 2017. febr. 1 102
- Kasukawa Y, Miyakoshi N, Ebina T, Hongo M, Ishikawa Y, Kudo D, Nozaka K, Shimada Y.
Enhanced bone healing and decreased pain in sacral insufficiency fractures after teriparatide treatment: retrospective clinical-based observational study. Clin Cases Miner Bone Metab. 2017 May-Aug; 14(2):140-145